Ciencia
Trasplantados dos riñones de cerdo modificado genéticamente a un humano
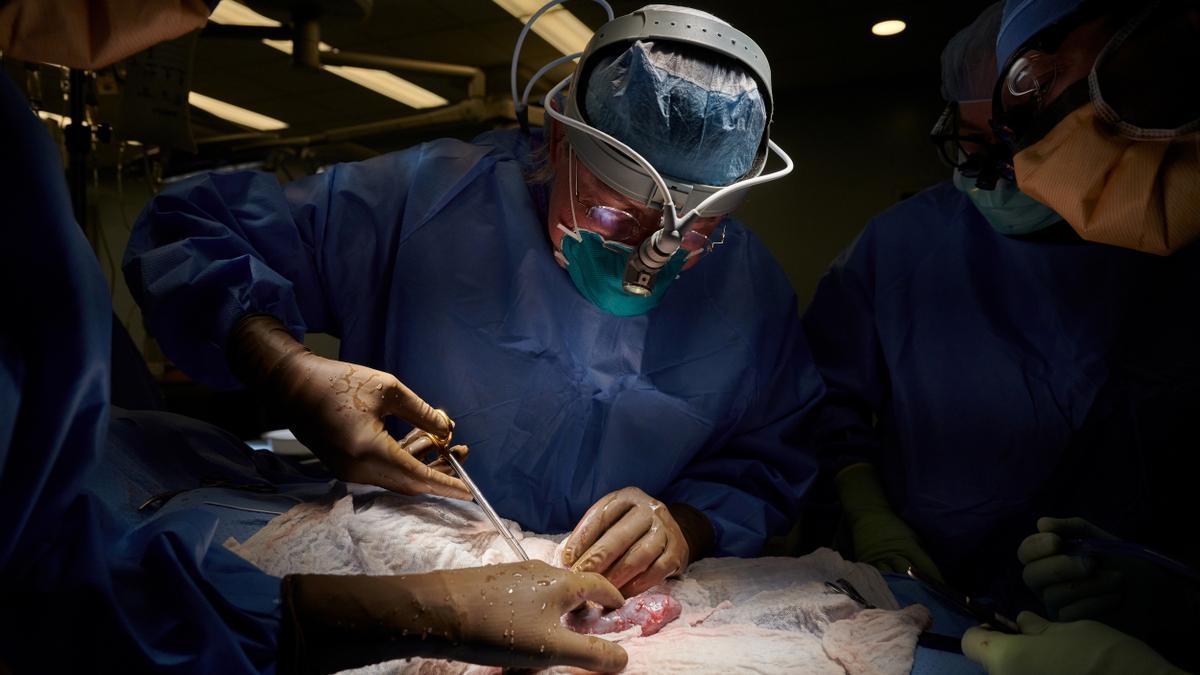
Trasplante de riñón en el NYU Langone / HANDOUT / REUTERS

Idoya Noain
Corresponsal en EEUU
Corresponsal en Estados Unidos desde 2001.
Idoya Noain
Los avances en el mundo de los xenotrasplantes van sumándose a pasos agigantados. Este jueves los médicos de la Universidad de Alabama en Birminghan han informado de una operación exitosa en la que por primera vez se implantaron dos riñones de un cerdo genéticamente modificado en el abdomen de un paciente, un hombre de 57 años que se encontraba en muerte cerebral.
No es el primer hito de esta operación, que llega el mismo mes en que en Maryland se ha realizado el primer trasplante a un humano de un corazón de cerdo genéticamente modificado y después de que cirujanos de Nueva York realizaran en noviembre otro xenotrasplante de riñón, en aquel caso a una paciente también en muerte cerebral pero en el que el órgano se dejó fuera del cuerpo. Por primera vez la información sobre una de estas cirugías se ha facilitado en una publicación científica donde realizan evaluaciones expertos de la misma especialidad, concretamente en el 'American Journal of Transplantation'.
A diferencia de los otros xenotrasplantes recientes, además, la operación de Alabama se ha realizado con la idea de sentar las bases para un pequeño ensayo clínico con pacientes que estén conscientes y no como un experimento único. “Nuestra meta es que no sea una excepción sino avanzar en el campo para ayudar a nuestros pacientes”, le ha dicho a ‘The New York Times’ la doctora Jayme Locke, cirujana principal en este caso. Locke es directora de un programa de trasplantes en la Universidad de Alabama que busca incrementar las opciones de los pacientes de encontrar un riñón compatible, espera poner en marcha el ensayo clínico para finales de este año y se ha marcado como meta poder ofrecer los trasplantes de riñón de cerdo en cinco años “si no hay contratiempos”.
El paciente y la operación
El receptor de los riñones fue James Parsons, él mismo un donante registrado de órganos, que quedó en muerte cerebral tras un accidente de moto en septiembre. “Jim habría querido ayudar a tanta gente como pudiera con su muerte y si sabía que potencialmente podría salvar miles de vidas haciendo esto no habría dudado”, ha dicho en declaraciones facilitadas por la Universidad de Alabama Julie O’Hara, la exmujer de Parsons. “Nuestro sueño es que ninguna otra persona muera esperando a un riñón”.
En la operación se le retiraron los riñones y, siguiendo prácticamente los mismos pasos que en un trasplante de órganos humanos, se implantaron en su abdomen los del animal genéticamente modificado.
Los riñones empezaron a funcionar y a producir orina tras aproximadamente 23 minutos y siguieron haciéndolo durante tres días, aunque uno producía más que el otro. Filtraban sangre y, lo que se considera más importante, no hubo señales que apuntaran al rechazo del órgano, uno de los principales retos en este campo. Siguieron operativos hasta que se puso fin al estudio, 74 horas después del trasplante.
El animal del que provenían los órganos fue facilitado, como en los otros dos xenotrasplantes recientes, de la empresa Revivicor, que había realizado diez modificaciones genéticas en el cerdo. Esa compañía ayuda a financiar la investigación y dio fondos para apoyar los salarios de la doctora Locke y de otros implicados en la cirugía y en el artículo, en el que cuatro autores son empleados de Revivicor.
Solo en Estados Unidos más de medio millón de personas sufren enfermedades avanzadas de riñón y dependen de la diálisis. La escasez de donantes de órganos limita para la vasta mayoría la opción de un trasplante. El verano pasado más de 90.000 personas estaban en lista de espera en el país, donde según ha explicado la Universidad de Alabama se realizan menos de 25.000 trasplantes de riñón al año. Los tiempos de espera para recibir un órgano de un donante humano pueden alcanzar los cinco años, hasta diez en algunos estados, y cada año mueren casi 5.000 personas esperando un trasplante de riñón, más de 13 al día.
- Hacienda te devuelve 300 euros si tienes un hijo menor de 25 años y 900 si tienes dos: así tienes que ponerlo en la declaración de la renta
- Adiós a los cajones de la cocina: la solución con perchas que puedes colocar en cualquier parte
- Tiempo de Catalunya, hoy, viernes 26 de abril: empieza un esperanzador episodio de lluvias
- El CEO publica la primera encuesta de la campaña de las elecciones en Catalunya
- Precintan un local de Castelldefels por incumplir la normativa de seguridad, salubridad e higiene
- Pedro Sánchez, en directo hoy: las últimas noticias tras la carta del presidente sobre su posible dimisión y reacciones
- ¿Cuánto dinero ganará Rosa Peral tras ganar la batalla a Netflix?
- Buenas noticias para los jubilados: la paga extra de verano viene con sorpresa