ENFERMEDAD INFECCIOSA
Diagnóstico precoz y vacunas ponen cerco a la meningitis
meningitis / periodico
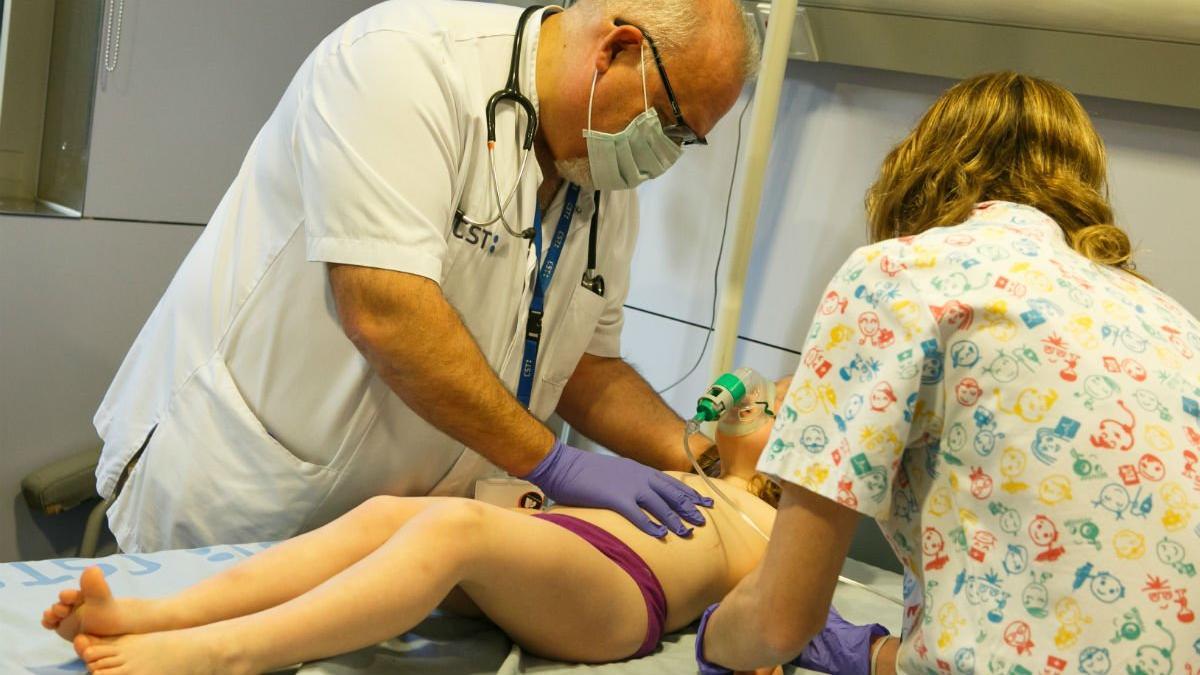
La meningitis es una enfermedad infecciosa, causada por virus o bacterias que inflaman las meninges, que son las finas membranas que envuelven el cerebro y la médula espinal. Las de tipo viral son las más comunes y tienen diagnósticos más favorables, la mayoría de pacientes mejoran sin necesidad de tratamiento. Pero las contraídas por una bacteria, aunque son más raras, pueden ser mortales (10% de los casos), o dejar importantes secuelas (sucede en el 20% de los supervivientes), como amputaciones, parálisis, sordera o ceguera.
Entre el 2017 y el 2018, la enfermedad meningocócica invasiva (EMI), que es como se conoce a la causada por una bacteria, afectó a 346 personas en España, y 44 de estas fallecieron. En el 41% de esos casos, 142, la bacteria causante de la infección fue el patógeno denominado Meningococo B (o bacteria 'Neisseria meningitidis'). Es una bacteria contra la que ya hace tres años que existe una vacuna (Bexsero), pero en España todavía no está incluida en el calendario sufragado con impuestos sociales.
Vacuna por 108 euros
La vacuna (cuyo coste ronda los 108 euros por dosis que se recomienda aplicar de dos a tres veces según la edad del paciente), así como la detección precoz de la infección son las dos únicas bazas con las que cuenta la comunidad médica a día de hoy para luchar contra esta enfermedad. La mayor incidencia de la enfermedad meingocócica invasiva se da en niños menores de un año, seguida de niños de 1 a 4 años, y adolescentes de 15 a 19. Pero puede darse en cualquier edad y, según datos de la Red Nacional de Vigilancia Epidemiológica, la enfermedad meningocócica invasiva por la bacteria del meningococo B registró en la temporada 2017-2018 un ligero aumento en personas mayores de 65 años.
Portadores asintomáticos
La 'Neisseria meningitidis', bacteria conocida como meningococo, coloniza la nasofaringe de personas sanas. La portación puede ser transitoria o intermitente y durar entre días o meses. El 10% de la población general es portadora asintomática de meningococo. Pero entre adolescentes y adultos jóvenes, el porcentaje puede superar el 20%. Los portadores asintomáticos son la fuente principal de transmisión de las cepas patógenas del meningococo. Compartir bebida desde los mismos vasos o botellas, cubiertos o cigarrillos, o besarse más, prácticas frecuentes en la etapa adolescente, hace de este colectivo el más vulnerable en la transmisión y recepción de la bacteria del meningococo. El patógeno se propaga a través de las secreciones respiratorias de un portador o una persona infectada, al toser o al estornudar.
Sin embargo, la mayor incidencia de la enfermedad continúa registrándose en los pacientes lactantes menores de un año. Hacer diana en su diagnóstico requiere la inmediata sospecha de una posible EMI y la supervisión de la evolución del paciente durante las primeras 48 horas desde que se producen los primeros síntomas. La mayor dificultad viene dada porque "los síntomas iniciales pueden confundirse perfectamente con los de una gripe o cualquier catarro: fiebre (a partir de 38) y dolor de cabeza. De hecho, la gripe favorece el aumento de casos de EMI", señala el médico adjunto de la UCI pediátrica del Hospital Universitario Puerta del Mar de Cádiz, Sebastián Quintero. "La aparición de manchas rojas en el cuerpo, que pueden aflorar a las tres horas, y la rigidez de la nuca son las dos alertas que hay que controlar para actuar lo más rápido posible, pues la clave del tratamiento de la enfermedad meningocócica es la precocidad diagnóstica", precisa Sebastián Quintero.
El 10% de la población general es portadora asintomática de meningococo. Pero entre adolescentes puede superar el 20%
En ese sentido, la implementación del código sepsis ha contribuido enormemente a reducir las muertes por EMI, puesto que «es el choque séptico el que mata, en un 40 o 50% de los casos, y no propiamente la meningitis», puntualiza Quintero.
La sepsis es la incapacidad del organismo para satisfacer la demanda energética, que impide que llegue oxígeno y nutrientes a nuestro metabolismo. Una afección potencialmente mortal.
El tratamiento
Una vez se determina el diagnóstico de Enfermedad Meningocócica Invasiva, se administra antibiótico por vía intravenosa al paciente. Igualmente se administra antibiótico a todo aquel que haya mantenido un mayor contacto con el paciente previamente a su ingreso.
El diagnóstico inicial de la meningitis meningocócica puede establecerse a partir de la exploración física del paciente, al que también se le practicará una punción lumbar y una analítica de sangre. La identificación de los serogrupos de bacterias que en cada caso han provocado la enfermedad es de gran ayuda para determinar el tratamiento.
Manchas rojas en la piel y rigidez de la nuca son dos avisos claros de presencia de infección por enfermedad meningocócica
«La administración de la vacuna contra el meningococo B, uno de los dos serogrupos infecciosos, junto al C, más frecuentes en Occidente, se recomienda de manera ideal entre los dos y los tres primeros meses de vida», señala el responsable del servicio de pediatría del Consorci Sanitari de Terrassa, Abel Martínez. «La incubación de la enfermedad oscila entre los 2 y los 10 días, pero su evolución clínica puede ser tan rápida que la información a los padres sobre ello es clave para llegar a tiempo», dice Martínez.
Síntomas y prevención
«El tiempo es vida». Así es como mejor define el pediatra Sebastián Quintero la herramienta más preciada de los médicos ante un caso de posible enfermedad meningocócica invasiva, EMI. Pues la meningitis se inicia de forma repentina y aguda. Los síntomas y signos más frecuentes son fiebre, dolor de cabeza y rigidez de nuca. Pero también pueden darse náuseas, vómitos y fotofobia. Entre el 5 y el 20% de los casos se presentan como sepsis meningocócica sin meningitis. Algo que caracteriza claramente su manifestación, y por tanto su distinción de otras patologías como gripe, son las lesiones de la piel puntiformes de color rojo púrpura, técnicamente denominadas exantema petequial. Y es habitual que dichas manchas se acompañen de hipotensión, shock y fallo multiorgánico. Si no se actúa, esta situación puede causar el 50% de muertes. «Aún hay un gran desconocimiento por parte de los padres sobre este riesgo», afirma la pediatra Lucía Galán. Como superviviente de EMI --la vivió con 5 años– conoce de primera mano la acongojante situación de este diagnóstico. «Es el fantasma con el que cargamos los pediatras», dice. La posibilidad de una meningitis ella la tiene presente en cada caso de fiebre infantil. «Por poco frecuente que sea, siempre tienes el ‘¿y si?’ en mente». En su consulta, no deja de aconsejar la protección de la vacuna.
- García-Castellón y Gadea dejarán sus plazas en la Audiencia Nacional y Pedraz sopesa hacerse con el juzgado del Tsunami, por Ernesto Ekaizer
- El río subterráneo más largo de Europa está en España: nadie conoce su nacimiento ni su desembocadura
- Airbnb aconseja a los propietarios que no anuncien las piscinas en sus alojamientos turísticos
- Vuelve Moisés a Pasapalabra: el concursante desvela los problemas que sufrió en el pasado y por los que tuvo que abandonar el programa
- La Junta Electoral avala la candidatura de Puigdemont y rechaza la impugnación de Cs
- El invierno vuelve por Sant Jordi: los meteorólogos alertan del fenómeno que nos espera la próxima semana en Catalunya
- La vida de Rosa Peral en prisión: ¿A cuántos años está condenada? ¿Cómo es su día a día? ¿Qué estrategia seguirá en adelante?
- El Barça vive una tragedia insoportable ante el PSG